Résumé :
L’auteur, militant de la santé et de la protection sociale donne ici de façon succincte une vue d’ensemble de la réponse de la Corée du Sud au virus COVID-19 : stratégies et approches étape par étape. La réponse très stricte de la Corée du Sud a consisté en un effort sur plusieurs fronts pour améliorer son système de santé en s’appuyant sur les leçons amères tirées de l’épidémie de MERS en 2015. Cette expérience a permis à la Corée du sud d’être mieux préparée que les pays occidentaux. Il y a eu 18,64 millions de contaminations et près de 24700 morts durant l’épidémie pour 51 millions d’habitants. C’est dans les centres de soins collectifs tels que les maisons de soins et de repos, les hôpitaux généraux et les hôpitaux psychiatriques que les problèmes ont été les plus graves dans la mesure où ces institutions ont été exclues de l’attention politique face aux maladies émergentes. Cela a également réaffirmé la vulnérabilité des organisations de soins de santé primaires en tant que gardiens du système formel de prestation de soins de santé.
Abstract :
The author, health and social protection activist, here succinctly provides an overview of South Korea’s response to the COVID-19 virus: step-by-step strategies and approaches. South Korea’s tough response has been a multi-pronged effort to improve its health system based on bitter lessons learned from the 2015 MERS outbreak. This experience has allowed South Korea to be better prepared than Western countries. There were 18.64 million contaminations and nearly 24,700 deaths during the epidemic for 51 million inhabitants. Problems have been most severe in congregate care centers such as nursing homes, general hospitals and psychiatric hospitals as these institutions have been excluded from political attention in the face of emerging diseases. It also reaffirmed the vulnerability of primary health care organizations as gatekeepers to the formal health care delivery system.
まとめ :
医療・社会保障の活動家である著者は、ここで、新型コロナウイルスに対する韓国の対応、その段階的な戦略とアプローチの概要を簡潔に説明している。韓国の厳しい対応は、2015年のMERS流行から学んだ苦い教訓に基づいて、医療システムを改善するための多角的な取り組みであった。この経験により、韓国は西側諸国よりも早く体勢を備えることができた。流行中、5,100万人の住民に対し、1,864万件の感染者が発生し、2万4,700人近くが死亡した。特別養護老人ホーム、総合病院、精神病院などの集団ケアセンターは、新興疾患に対して、それまで政治的な注目から排除されてきたため、問題が最も深刻となっている。また、正規の医療提供システムのゲートキーパーとしての一次医療機関の脆弱性も再認識された
Traduction assurée par Fumiko Kataoka
Nous donnons ici de façon succincte une vue d’ensemble de la réponse de la Corée du Sud au virus COVID-19 : stratégies et approches étape par étape
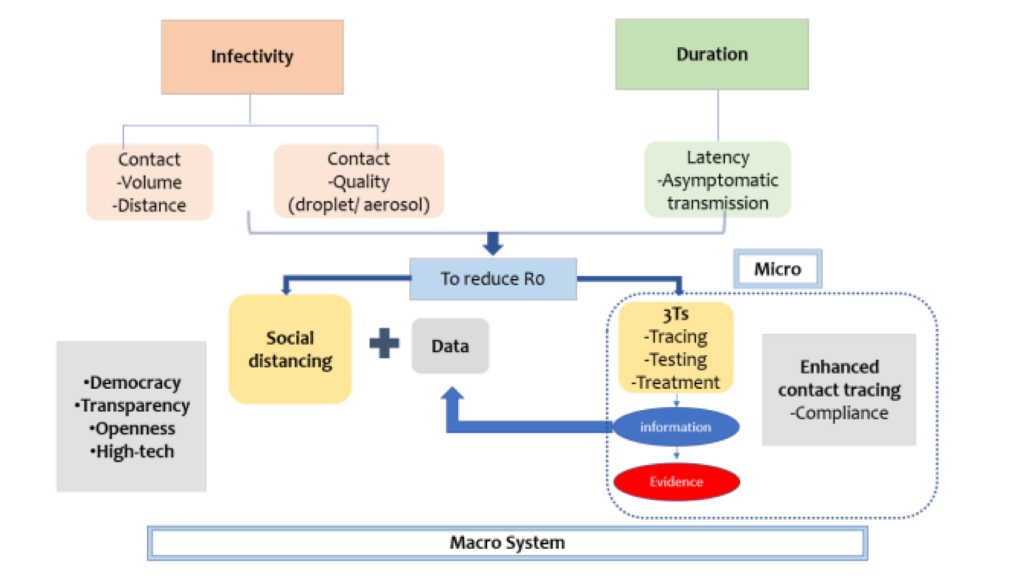
Schéma de la réponse de la Corée au virus COVID-19
1) Transparence, ouverture et responsabilité dans le processus de réponse
* Organisation et systématisation des rôles interministériels centrés sur les centres de contrôle et de prévention des maladies,
* divulgation rapide et transparente des informations,
* réponse flexible aux changements de situation,
* et stratégies d’endiguement approfondies tout en maintenant l’ouverture.
2) Stratégie des 3T : tester – tracer – traiter
* Diagnostic approfondi dès le début : un large éventail de tests utilisant des techniques de diagnostic basées sur l’amplification génique (RT-PCR) ont été effectués,
* et des cliniques de dépistage ont été mises en place pour les promenades, les cliniques mobiles et les cliniques ambulantes.
* Recherche agressive des contacts : un système de soutien pour l’enquête épidémiologique sur le COVID-19 a été développé sur la base de la haute technologie, et une gestion efficace du traitement a été effectuée en exploitant des centres de traitement des maladies infectieuses vivantes.
3) Participation des citoyens aux mesures de prévention (participation)
Des campagnes de distanciation sociale ont été menées et des mesures de prévention des épidémies ont été promues sur la base d’une participation volontaire et active des citoyens.
Principales réponses au COVID-19 par le gouvernement coréen par étapes
a) Phase d’inquiétude :
L’évaluation de la crise et l’alerte ont été émises après le signalement de l’épidémie dans la ville de Wuhan, les informations sur les maladies infectieuses ont été collectées par le biais du système de coordination international et les capacités de test de diagnostic Pan-Corona ont été initialement sécurisées. Sur cette base, des lignes directrices de réponse ont été élaborées (pour les gouvernements locaux et les institutions médicales).
b) Phase de précaution
Le centre national de prévention et de contrôle des épidémies et les groupes de travail des autorités locales ont été activés pour renforcer la surveillance et la réponse de la communauté. Après la détection du premier patient, celui-ci a été immédiatement transféré dans une salle à pression négative et les informations ont été rapidement échangées, y compris pour la voie de transmission. Le responsable de la tour de contrôle, le Centre coréen de contrôle et de prévention des maladies, a personnellement informé le public afin de renforcer la confiance et la coordination de la réponse nationale.
c) Phase de vigilance
Les définitions de cas, les directives de dépistage et les politiques ont été assouplies pour permettre un dépistage généralisé et proactif. La rapidité et la flexibilité des politiques ont été des stratégies et des caractéristiques essentielles de la réponse coréenne pour interrompre activement la transmission communautaire.
d) Phase grave
La Central Disaster and Safety Task Force, dirigée par le Premier ministre, était chargée de la réponse au COVID-19. Des cliniques de dépistage ont été mises en place et exploitées pour le covoiturage, et des centres de traitement ambulatoires ont été ouverts pour le traitement des cas bénins. Pour faire face à la pénurie de salles à pression négative, d’unités de soins intensifs et de salles générales consécutives à l’épidémie à Daegu et Gyeongbuk, les ressources médicales telles que les hôpitaux universitaires ont été maximisées en coopération avec le secteur privé. Grâce au volontariat du personnel médical et des autres intervenants, la réponse au COVID-19 et l’urgence médicale dans la région de Daegu-Gyeongbuk ont été gérées efficacement.
e) Phase de calme
Le gouvernement est passé à un système de quarantaine pour encourager une distanciation sociale continue dans la vie réelle, et a répondu activement à de petites épidémies et les a gérées.
Gouvernance centrale et système de santé en réponse à la crise des nouvelles maladies infectieuses en Corée
1) Phase de réponse initiale (du 20 janvier au 17 février)
Le 3 janvier 2020, le “groupe de travail sur la pneumonie inexpliquée de la ville de Wuhan” a été créé au sein du KCDC, et un système de réponse aux urgences 24 heures sur 24 a été activé, et l’alerte de crise de maladie infectieuse “Attention” est passée d’une organisation régulière du KCDC à un système de réponse à la crise, et le système de réponse a été systématiquement activé en fonction du niveau de l’alerte de crise de maladie infectieuse. La task force centrale de prévention des épidémies et la task force de prévention des épidémies des autorités locales ont été activées au niveau “Attention”.
2) Phase de réaction active (18.02.~03.08.)
En cas d’alerte épidémique “grave”, le quartier général central de lutte contre les catastrophes et la sécurité, dirigé par le ministre de l’administration publique et de la sécurité ou par le Premier ministre, a été mis en place. Outre la poursuite des activités des groupes de travail locaux chargés de la prévention des épidémies dans les villes et les comtés, des groupes de travail locaux chargés de la sécurité en cas de catastrophe ont été mis en place dans les zones touchées par l’épidémie. Pour coordonner le travail des gouvernements central et locaux, un groupe de travail gouvernemental central-local a été créé et fonctionne sous l’autorité du chef adjoint du siège central de récupération des accidents.
3) Organisation de la réponse des autorités locales et système opérationnel
Équipes municipales et provinciales d’intervention immédiate : Les municipalités ont mis en place des groupes de travail locaux sur la sécurité en cas de catastrophe et ont constitué et géré en leur sein des équipes municipales d’intervention immédiate, chargées de l’enquête épidémiologique sur les cas confirmés et des mesures de gestion des contacts et de l’environnement. Le CDC a mis en place une équipe d’intervention immédiate (un responsable épidémiologique, un ou deux assistants épidémiologiques, etc.) par région pour soutenir l’enquête épidémiologique et les conseils en matière de gestion des patients. Chaque province a mis en place et géré deux équipes dans le cadre de l’équipe de gestion des patients : l’équipe de classification de la gravité était composée de médecins et de personnel opérationnel, et l’équipe d’attribution des lits était composée de personnel administratif et de personnel de santé.
L’équipe de réaction rapide aux épidémies a été constituée autour de responsables épidémiologiques afin de renforcer la capacité d’enquête épidémiologique de chaque administration locale, et a mis en place un système de formation et de soutien technique. Elle a été mise en place conjointement par la ville et la circonscription pour une durée limitée afin de répondre aux besoins des établissements présentant un grand nombre de cas confirmés ou un risque d’épidémie.
4) Analyse
Depuis le début de la pandémie de COVID-19, trois années d’inquiétude et de soulagement se sont écoulées. Entre le début de la première vague le 18 février 2020 et le 10 décembre 2022, la Corée du Sud a enregistré 27 674 163 cas confirmés et 31 029 décès), avec un taux de létalité de 0,11 %, le plus bas au monde (CoronaBoard, 10 décembre 2022). La Corée du Sud a atteint l’un des taux de létalité les plus bas au monde depuis le début de la vaccination le 26 février 2021, grâce à la combinaison de niveaux élevés d’adhésion, de vaccination et de capacité du système de santé. La réponse de la Corée du Sud au virus COVID-19 a consisté en un effort sur plusieurs fronts pour améliorer son système de santé en s’appuyant sur les leçons amères tirées de l’épidémie de MERS en 2015. La mise en place et le fonctionnement du groupe de soutien à la gestion des maladies infectieuses dans les villes, l’augmentation constante du nombre d’enquêteurs épidémiologiques et l’organisation d’exercices de simulation en cas d’introduction de nouvelles maladies infectieuses ont jeté les bases d’une réponse aux crises de santé publique. Après le MERS, les capacités et les ressources du gouvernement central pour gérer les maladies infectieuses émergentes ont été renforcées, notamment en ce qui concerne la recherche, la formulation de politiques et l’expansion des infrastructures.
Cependant, au cours de la conférence COVID-19, des faiblesses dans la gestion de routine ont été mises en évidence dans les centres de soins collectifs tels que les maisons de soins et de repos, les hôpitaux de soins infirmiers et les hôpitaux psychiatriques. Les taux élevés d’incidence et de mortalité dans ces établissements ont mis en évidence la mesure dans laquelle ces institutions ont été exclues de l’attention politique dans la réponse aux maladies infectieuses émergentes. Cela a également réaffirmé la vulnérabilité des organisations de soins de santé primaires en tant que gardiens du système formel de prestation de soins de santé face aux maladies infectieuses émergentes. Il est impératif de réorganiser et de renforcer les systèmes de soins de santé primaires et de santé publique afin de se préparer au retour de nouvelles maladies infectieuses.