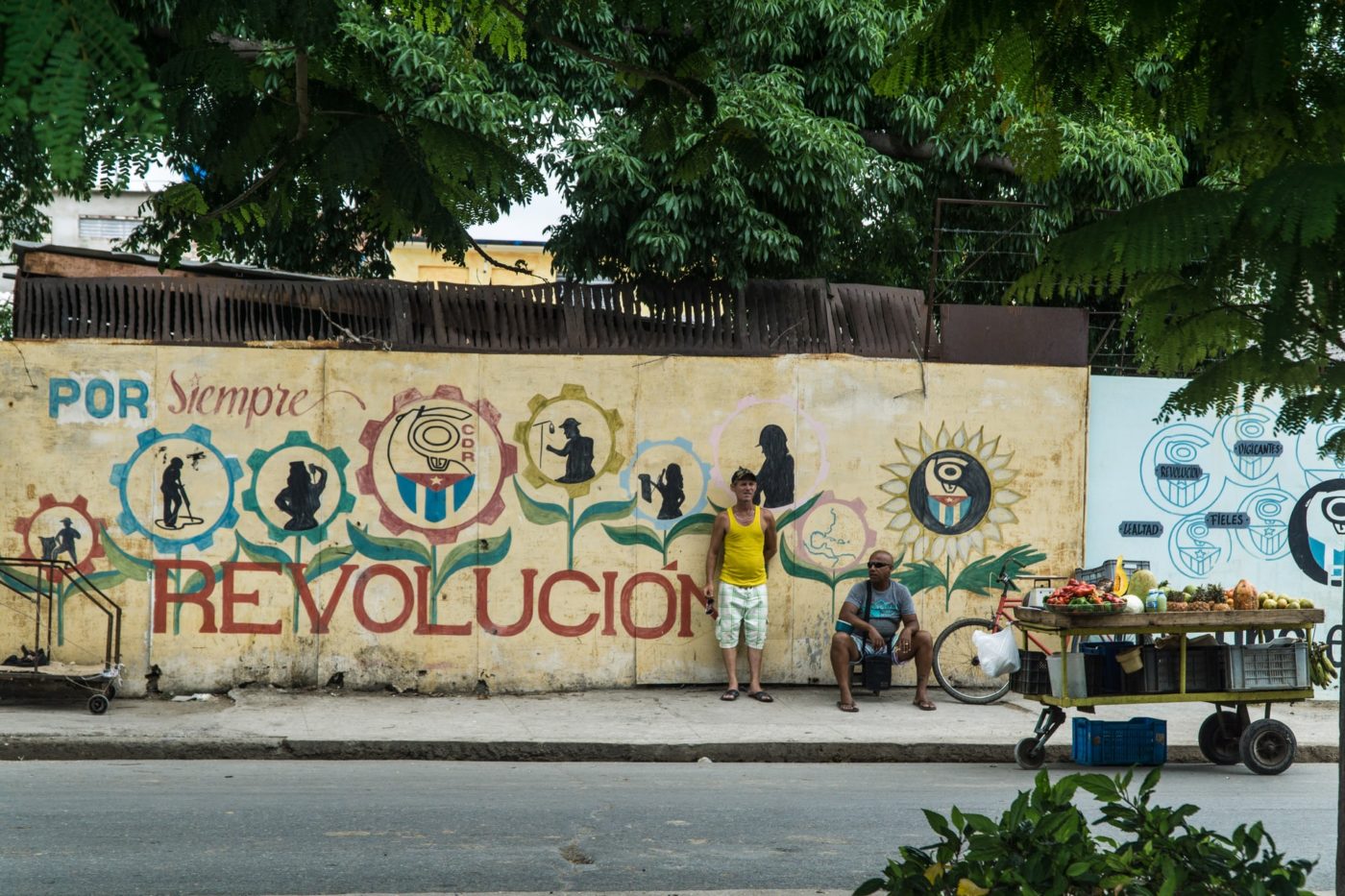Les bons résultats de Cuba en matière de contrôle de la pandémie de Covid s’expliquent par son système de médecine sociale, son expérience de lutte contre les épidémies et ses investissements dans la recherche biomédicale. Opportunité de valoriser le modèle sanitaire cubain au plan international, la pandémie met néanmoins à l’épreuve la relation entre l’État et les citoyens et exacerbe les tensions entre politiques biomédicales et politiques sociales.
Abstract
Cuba’s success in controlling the Covid pandemic is explained by its social medicine system, its experience in fighting epidemics and its investment in biomedical research. The pandemic is an opportunity to promote the Cuban health model internationally, but it is also challenging the relationship between the state and its citizens and exacerbating tensions between biomedical and social policies.
Les images ont fait le tour du monde. Le 19 mars 2020, 53 médecins et infirmières cubains débarquaient sur le tarmac de l’aéroport de Milan[1], brandissant un portrait de Fidel Castro, pour prêter main-forte aux institutions sanitaires lombardes submergées par l’épidémie COVID-19. Depuis le début de la pandémie, le gouvernement cubain cherche à faire rayonner sa diplomatie médicale[2], notamment par l’envoi d’importants effectifs de professionnels de santé, comme cela avait été le cas lors des épidémies de virus Ebola ou de catastrophes naturelles.
Dans la constitution du modèle sanitaire cubain, la diplomatie médicale est indissociable de l’affichage des performances de contrôle de l’épidémie. Alors que de nombreux pays d’Amérique latine s’enfoncent dans une crise de la Covid qui fait des ravages durables dans leur population, Cuba affiche des chiffres très faibles de contamination et de mortalité : 87 385 cas confirmés et 467 morts mi-avril 2021; par contraste, la République dominicaine, île caribéenne à la population comparable, comptait 258 039 cas et 3 292 décès[3]. Comment Cuba, un pays appauvri par une crise économique durable, aggravée par la mise à l’arrêt du tourisme et le renforcement des sanctions étasuniennes, est-il parvenu à juguler l’épidémie et à faire encore rayonner son modèle sanitaire ?
Construction historique d’un projet de médecine sociale et d’une performance de lutte contre les épidémies à fort rayonnement international
Ces « succès » sont le résultat de la priorité donnée à la santé, dès le début de la révolution, par Fidel Castro et Che Guevarra. Porté par une forte volonté politique[4], autour de 10% du PIB[5] a été consacré chaque année à ce projet de médecine sociale[6], construit selon des principes d’universalité et de gratuité, de formation massive de professionnels de santé, de prévention, de mobilisation et de participation communautaire[7] et, plus tardivement, d’innovation biomédicale.
L’objectif des politiques révolutionnaires de santé était de procurer à l’ensemble de la population, quels que soient son niveau de vie, sa zone résidentielle, son âge et type de pathologie, des services publics de qualité, sur une base totalement démarchandisée, universaliste et égalitaire. Les services de santé publique ont été mis au service du développement, et de la justice sociale : réduire les inégalités entre classes sociales, origines raciales, modes de vie, et genres ; et répartir les moyens selon les besoins des personnes et non selon leurs ressources. C’est cet objectif, inscrit dans les principes mêmes de la Révolution, qui a conduit à mettre en place des formations, des établissements, des services et des modes d’accès conduisant à une amélioration impressionnante des indicateurs sanitaires, à une réduction marquée des inégalités sociales et spatiales, en contribuant à la légitimité de l’État.
La mise en place du programme des médecins et personnel infirmier de famille (« Médicos y enfermeros de la Familia ») en 1984 a permis un resserrement du maillage de l’organisation spatiale des soins selon un dispositif de référencement et de hiérarchisation des établissements. Constituée d’un réseau de postes de santé de quartier (« consultorios ») et de polycliniques à l’échelle des municipalités, cette médecine de proximité s’articulait avec un suivi social des familles dans les quartiers. Au binôme médecine-infirmière se joignaient d’autres professionnels pour former le « groupe basique de travail » de la santé primaire, parmi lesquels : un spécialiste en médecine interne, un psychologue, un épidémiologiste, un dentiste et un travailleur social[8]. Ces professionnels participaient à la réalisation de visites à domicile, au cœur de la dynamique d’adaptation des soins à la « communauté »[9]. Ce programme a été porté par la réduction rapide du nombre d’habitants par médecin : 641 en 1980, 439 en 1985, 274 en 1990, 193 en 1995, pour aboutir, au fil d’une réduction lente au fil des années suivantes, à 130 en 2014. Par ailleurs, la politique de santé a répondu à des orientations et choix ciblés, visant à un contrôle des épidémies et maladies infectieuses, une amélioration de la santé de populations vulnérables – femmes enceintes, enfants, personnes âgées et handicapées… La santé reproductive a fait l’objet d’attention particulière : accès facile à la contraception et à l’avortement, suivi des femmes enceintes et diagnostics prénataux, éducation sexuelle, etc. Près de la moitié des naissances donnent lieu à un séjour en foyer maternel. Les résultats de ces investissements importants sont considérables : réduction de la mortalité infantile et maternelle, quasi-disparition de la mortalité par maladie infectieuse, allongement considérable de la durée de la vie ; chute des taux de fécondité, dans le cadre d’une forte réduction des inégalités socio-économiques, de lieu de résidence et de genre.
En particulier, Cuba possède une expérience séculaire de lutte contre les épidémies[10]. Les politiques publiques de santé déployées depuis la révolution de 1959 ont permis de construire une expertise relative aux trois grandes temporalités que sont la prévention, la réponse en urgence, et le contrôle et l’anticipation de la survenue future d’épisodes sanitaires sur le long terme[11]. C’est grâce à cette expertise que le pays a accompli sa transition épidémiologique : les maladies infectieuses constituent une cause marginale de mortalité, qui se concentre désormais autour des maladies chroniques telles que les pathologies cardiovasculaires, le cancer, le diabète et les maladies neurodégénératives. Néanmoins, les politiques de lutte contre les maladies infectieuses se sont maintenues, en particulier, ces dernières années, pour faire face aux maladies transmises par les moustiques telles que la dengue ou le Zika.
Ainsi, dès les premiers cas de Covid répertoriés fin mars, les institutions de santé primaire, socle du système de santé cubain avec ses quelques 11 000 consultorios et 450 polycliniques, jouent un rôle de première ligne. Médecins et infirmières de la famille, épaulés par des milliers d’étudiants en santé, mettent en œuvre une politique de recherche active : ces professionnels se rendent dans les centres de travail et domiciles pour repérer les personnes affectées de symptômes respiratoires et retracer les chaînes de contamination. Des points de contrôle systématique de la température des passants sont installés. Les cas suspects sont mis en isolement dans des unités de soin dédiées[12]. Les déplacements sont restreints et les masques rendus obligatoires dès le début de la pandémie, la population étant incitée à les confectionner elle-même en se basant sur des instructions diffusées à la télévision. Pour orienter ces politiques sanitaires, les autorités cubaines épousent d’emblée l’impératif de l’OMS de ‘tester, tester, tester’. À cette fin, le pays s’appuie sur ses collaborations internationales : plateformes PCR et réactifs sont notamment fournis par l’OMS, la Chine et des réseaux de solidarité politique.
À ces interventions sanitaires sont rapidement associés des programmes de recherche biomédicale et de production industrielle. Cette stratégie est décidée dans le cadre d’un comité spécial se réunissant de façon hebdomadaire associant le gouvernement – y compris le président Miguel Díaz Canel -, le ministère de la Santé et l’industrie pharmaceutique du pays. Des projets de production locale de tests, réactifs et respirateurs sont rapidement décidés. Il s’agit autant de répondre aux besoins sanitaires que d’innover pour augmenter le rayonnement scientifique et favoriser des échanges commerciaux. Ainsi, l’industrie pharmaceutique d’État – spécialisée dans les biotechnologies et l’immunologie depuis sa création au début des années 1980[13] – développe une palette de traitements, dont certains recoupent des tendances internationales, mais dont l’intégration dans la politique sanitaire est tout à fait inédite. Aux cas graves sont administrés des anticorps monoclonaux (Itolizumab), aux cas modérés des interférons, tandis que les personnes asymptomatiques se voient proposer des produits immunomodulateurs (Biomodulina T) et traitements homéopathiques[14]. Ainsi, Cuba assume une politique thérapeutique répondant aux différents stades de la maladie, en se basant sur de petits essais cliniques réalisés localement ou à l’étranger dans le cadre de partenariats commerciaux (interférons en Chine[15] et anticorps monoclonaux en Inde[16]). En outre, depuis août 2020, les projets de l’industrie des biotechnologies d’État se concentrent dans le développement de vaccins contre le SARS-COV-2, lesquels sont actuellement en phase d’essais cliniques. Cinq projets sont en cours, dont deux en essais cliniques de phase III (susceptibles de déboucher sur une autorisation de mise sur le marché), dont les noms sont évocateurs : Souverain II (Soberana II) et Abdala, en référence au poème de l’écrivain et héros de l’indépendance José Martí[17]. La souveraineté – ici technologique – pourrait bien être l’un des maîtres-mots de la politique sanitaire cubaine.
Ces politiques publiques de recherche et de prise en charge sanitaire doivent aussi leur efficacité à une forte intériorisation de valeurs de santé collective. Si l’État prend soin de ses habitants, avec fermeté, les Cubains ont acquis l’habitude, voire la discipline, de prendre soin d’eux-mêmes[18]. À Cuba, le soin de soi s’enracine dans une culture biomédicale forgée dans le giron de la révolution[19], qui va de pair avec un effort important d’information[20] et qui a engendré une éthique spécifique de la citoyenneté : les Cubains manifestent une conscience aiguë de leur santé et bien-être physique et psychique[21]. La santé est perçue comme « un cadeau de l’État »[22], dont la contrepartie est la prise de responsabilité pour sa propre santé et celle de ses proches, dans l’intention de ne pas peser inutilement sur ce bien commun. Elle s’accompagne de la stricte observance des consignes de prévention : vaccination, visites médicales rapprochées, lutte contre les moustiques, signalement de suspicion de contamination. En outre, Cuba s’est construite en puissance médicale, en investissant dans la géopolitique sanitaire : exportation de médecins dans de nombreux pays du monde, au service des systèmes de santé ou de réponse d’urgence ; investissement dans la recherche médicale, et exportation de médicaments ; formation de dizaines de milliers de médecins étrangers (africains, latino-américains, étatsuniens), notamment à l’École latino-américaine de médecine, instituée en 1999 avec la mission de former de futurs médecins qui puissent se substituer aux brigades médicales cubaines. Aujourd’hui, les médecins cubains sont présents dans plus de soixante pays, qu’il s’agisse d’aide d’urgence, de soutien au développement de leur système de santé, ou encore de prise en charge de cliniques[23].
Le modèle cubain de médecine sociale à l’épreuve de la pandémie
La pandémie représente certainement une opportunité de valoriser les performances et les expériences du modèle sanitaire cubain au plan international, alors que le régime a été fortement mis à mal sous l’administration Trump. Toutefois, l’épidémie met à l’épreuve la relation entre l’État et les citoyens. Depuis la période postsoviétique et la crise économique qui en a découlé, l’État continue à investir fortement le domaine sanitaire. Cependant, l’embargo étatsunien, les difficultés économiques et budgétaires dont Cuba ne parvient pas à sortir durablement affectent l’offre de santé, qui souffre de pénuries diverses et de la dégradation de ses bâtiments et matériels. Ces difficultés ont été accentuées durant le mandat de Donald Trump, lequel a défait les accords établis par Barack Obama, diminué les possibilités de transfert de fonds de la diaspora cubaine, renforcé les sanctions économiques extraterritoriales ou encore réinscrit Cuba sur la liste des pays terroristes[24]. À cette politique hostile s’est ajoutée la diminution du soutien du Venezuela, liée à l’effondrement économique du pays et aux sanctions étasuniennes ciblant ce pays et les relations cubano-vénézuéliennes[25].
Si la crise économique et l’isolement de Cuba se sont exacerbés au cours des cinq dernières années, l’on peut constater une tension depuis le début de la période postsoviétique entre le maintien de l’universalité de l’accès à la santé et la centralité économique du secteur. L’exportation de personnels, services et produits de santé est appelée à manifester une solidarité avec des peuples et pays qui souffrent d’insuffisances dans l’offre de soin, à nourrir la légitimité du modèle cubain sur la scène internationale, mais également à sécuriser un mode de financement pour le système national de santé. En effet, si bon nombre de services sont fournis sur une base gratuite – comme en témoignent les interventions de la Brigade « Henry Reeves » spécialisée dans les désastres et les épidémies lors du tremblement de terre en Haïti en 2010 ou lors de l’épidémie Ebola en Afrique de l’Ouest en 2013 -, d’autres sont rémunérés dans le cadre de contrats bilatéraux – tels que le partenariat avec le Venezuela visant à développer la santé primaire sur le modèle cubain dans le cadre d’échanges de professionnels de santé contre des envois de pétrole[26] ou l’organisation d’un « hôpital cubain » de pointe au Qatar[27]. En outre, des centres de tourisme médical ont été développés à l’adresse d’une clientèle internationale, attirée à Cuba par la perspective d’y bénéficier de services de réhabilitation, d’interventions chirurgicales ou de traitements du cancer développés sur l’île[28]. Depuis les années 2000 et la multiplication des coopérations sanitaires dans le cadre d’accords financiers bilatéraux, l’ensemble des prestations sanitaires et des exportations de biens représente de loin la première source de devises du pays[29]. L’industrie des biotechnologies est aussi devenue le second secteur de fabrication de biens industriels de Cuba, générant des exportations dans des dizaines de pays à travers le monde, principalement en Amérique latine et en Asie.
Or, plusieurs types de tensions traversent ce modèle économique, social et sanitaire. D’une part, les missions internationales, représentant dans la plupart des cas une opportunité pour les professionnels de santé[30], ponctionnent d’importants effectifs de personnels soignants : si le nombre de médecins cubains formés – généralistes ou spécialistes – augmente continuellement, le nombre de consultorios où exercent de médecins et personnel infirmier de famille a sensiblement diminué : il passe de 12 068 en 2009 à 10 869 en 2018, selon les statistiques officielles[31].
D’autre part, un clivage se fait jour entre des structures de soin destinées à servir une clientèle internationale et les établissements destinés aux usagers du pays. Alors que certains médicaments et fournitures sont manquants dans les hôpitaux, ils peuvent être achetés dans les pharmacies internationales, à des prix de marché. Dès lors, l’enjeu central du gouvernement de la santé à Cuba consiste à faire du développement économique par le secteur de la santé un outil de redistribution pour, en retour, maintenir et améliorer le système de santé national dans ses dimensions égalitaires, communautaires et internationalistes.
En outre, des travaux d’ethnocomptabilité ont mis au jour les dépenses qu’engagent les ménages pour accéder à certains soins, notamment du fait des pénuries de produits biomédicaux et de matériels requis pour les protocoles de prise en charge[32]. Ces coûts entrent en tension avec les messages publics visant à responsabiliser les citoyens à l’égard de la charge publique que représente le système de santé. Ainsi, une campagne télévisée et d’affichage récente visait à renforcer et revitaliser cette conscience : « Ton service de santé est gratuit, mais il coûte » énonce le slogan, inscrit sur une affiche illustrant différents actes médicaux et d’examens de santé. Apposé sur l’affiche, un tableau évalue les coûts en pesos d’actes de différents niveaux technologiques : consultations, imagerie ou examen biologique. Cette éthique de la responsabilité sanitaire et les expériences concrètes vécues par les familles s’inscrivent ainsi dans l’économie morale de la relation avec l’État et, plus largement, avec les promesses et les performances de la société socialiste.
Un autre registre de tension est engendré par le fait que les inégalités sociales sont en forte augmentation, sans que les politiques sociales ne parviennent à y répondre (Leleu, Graber et Destremau, 2017). Les effets sociaux de la crise économique et des réformes institutionnelles ont été accentués par la pandémie de Covid-19, malgré la mise en place de mesures d’accompagnement. La quantité de nourriture accessible via la carte de rationnement (libreta) dans les épiceries de quartier a été augmentée, mais les files d’attente sont interminables. Les suspensions de transports en commun mettent en tension l’économie des familles, bien qu’un service de bus soit mis à disposition des personnes requérant des soins au long cours, ce qui illustre l’effort réalisé pour concilier la lutte contre le virus et la prise en charge des maladies chroniques. Les mesures de lutte contre l’épidémie touchent particulièrement les personnes vivant du tourisme, de petites activités marchandes ou du marché informel. En janvier 2021, de profondes réformes ont conduit à l’unification des deux monnaies, à une refonte des systèmes de subvention et des prix et à un élargissement du champ de l’entrepreneuriat. S’il fait peu de doutes que cette réforme permettra un rebond de l’économie cubaine et de ses relations commerciales et d’investissement internationales, dans le court terme, ses effets sur les niveaux de vie de la population s’avèrent d’ores et déjà sévères, malgré l’augmentation des salaires et pensions publics, supposée compenser celle des prix.
Cuba a fait de la lutte contre la COVID un objectif de légitimation politique nationale et internationale en s’appuyant sur son système de santé universel et son industrie biopharmaceutique. Toutefois, cette perspective dépend aussi de la capacité de la diplomatie médicale cubaine à renforcer les relations à l’échelle du continent américain, alors que le repli national et l’hostilité des politiques étasuniennes, en particulier sous l’administration Trump, entravent la coordination des efforts face à l’épidémie. De ce point de vue, les vaccins cubains, développés initialement à l’échelle strictement nationale, représentent une opportunité de collaboration internationale, pour le moment limitée à l’Iran et le Venezuela qui participent aux essais cliniques de phase III, mais également à la Chine pour ce qui est de la recherche sur des vaccins adaptés aux variants du virus[33]. Le Mexique et la Bolivie ont annoncé être intéressés à importer les vaccins cubains, s’ils passent le cap des essais cliniques. À l’heure où les pays riches se disputent l’accès aux vaccins, laissant les pays avec le moins de ressources privés de ces innovations, ou alors à des quantités dérisoires, Cuba cherche à se positionner au cœur de la politique de santé mondiale, parallèlement à la géopolitique vaccinale de la Chine et de la Russie. Il ne fait pas de doute que les dizaines de milliers de Cubains participant actuellement aux essais cliniques des vaccins Soberana II et Abdala cristallisent les espoirs placés dans une solution à la crise sanitaire bénéficiant à l’ensemble de la population, susceptibles de renforcer la relation de confiance entre l’État et les citoyens, comme cela a été largement décrit dans l’histoire de la production locale de vaccins[34].
Assurément, la revalorisation du rôle protecteur de l’État dépend de l’articulation entre politiques biomédicales et politiques sociales. Mais cette intégration à Cuba entre production locale de vaccins, innovations thérapeutiques, politiques préventives et solidarité internationale, déjà saluée comme un succès[35], permettra-t-elle d’apaiser la tension exacerbée par la pandémie entre les économies morales du projet socialiste, de la responsabilisation des individus et des réformes visant à une plus grande intégration des normes de l’économie globalisée ? La COVID-19 bouscule les agencements entre politiques du temps long, réponses aux urgences sanitaires, et gestion des questions sociales. Finalement, elle met à l’épreuve un modèle qui tente d’articuler médecine sociale, biomédecine à de hauts niveaux technologiques, développement économique et rayonnement international, en contenant la marchandisation à un secteur rentable appelé à financer un service public dont la permanence est au cœur du projet socialiste.