Les pédiatres américains demandent la libération des mineurs détenus par la police de l’immigration (ICE)
Rien que depuis le début de l’année 2026, plus de 1 300 enfants ont été détenus plus de 20 jours dans les centres de détention de migrants aux États-Unis, ce qui alarme l’Académie américaine de pédiatrie. Les témoignages de jeunes malades mal pris en charge s’accumulent, tandis que les spécialistes s’inquiètent des effets à long terme des conditions de détention.
L’Académie américaine de pédiatrie demande la libération « immédiate de tous les enfants actuellement retenus dans des centres de détention » . La détention de ces enfants « est en train de causer des dommages prévisibles et durables à leur santé mentale et physique ».
Selon plusieurs rapports rendus publics ces derniers mois, les enfants détenus par la police de l’immigration ne bénéficieraient pas de vêtements, de literie, ou même d’installations sanitaires adéquates. L’accès à de la nourriture saine et à l’eau portable est inégal et irrégulier.Des cas de rougeole survenus au centre de détention de Dilley, au Texas, en état critique n’ont pas pu être examinés par un médecin.
Les journalistes de NBC rapportent un témoignage d’une jeune patiente à qui le nébuliseur confié par un hôpital à la suite d’une crise d’asthme avait été confisqué par le personnel du centre de détention. Selon un accord passé en 1997 devant les tribunaux, les incarcérations d’enfants de plus de 20 jours par les services de l’immigration sont interdites aux États-Unis. Or, rien que depuis le début de l’année, plus de 1 300 enfants ont été enfermés plus de 20 jours dans les centres de détention de l’ICE. Les enfants détenus dans les centres de la police de l’immigration sont à risque de troubles du stress post-traumatique. On estime que jusqu’à la moitié des enfants qui ont été détenus par l’ICE souffrent de troubles anxieux et/ou dépressifs.
Polluants éternels et perturbateurs endocriniens : les risques d’une exposition lors de la grossesse de mieux en mieux documentés
Avec la publication de deux études indépendantes l’une de l’autre, étudiant les effets des PFAS et des perturbateurs endocriniens sur les enfants à naître, les éléments de preuve s’accumulent sur les risques d’une exposition environnementale à certaines substances chimiques lors de la grossesse.
« L’eau potable contaminée aux PFAS nuit aux nourrissons », conclut la première étude, publiée le 8 décembre 2025 dans la revue Pnas et réalisée par des chercheurs américains. Quasi indestructibles et présents dans quantité d’objets, les per- et poly-fluoroalkylés, autrement qualifiés de « polluants éternels », s’accumulent avec le temps dans l’air, le sol, l’eau, la nourriture et, in fine, dans le corps humain. En France, l’Agence nationale de sécurité sanitaire de l’alimentation, de l’environnement et du travail (Anses) vient de montrer que l’un d’eux, le TFA, était omniprésent dans l’eau du robinet. Dans l’étude Pnas, les scientifiques ont évalué à quel point un bébé pouvait pâtir à la naissance d’une exposition à ces polluants pendant la grossesse. Ils ont identifié une quarantaine de sites industriels pollués dans le New Hampshire puis ont comparé les données sur plus de 10 000 grossesses entre 2010 et 2019, selon que les mères habitaient en amont ou en aval des sites contaminés par les PFAS.
Les enfants nés de mères vivant en aval d’un site pollué avaient un risque de mourir avant un an augmenté de 191 % comparés aux enfants du premier groupe, soit 611 décès supplémentaires pour 100 000 naissances. On note 68% de plus de d’une naissance prématurée et 180% de plus de faible poids à la naissance. La Pr Neena Modi, professeure en néonatalogie à l’Imperial College London, estime que le lien de causalité est presque établi : « c’est une étude importante car les conséquences des PFAS sur les fœtus et les nouveau-nés sont une inquiétude majeure à travers le monde ».
Parallèlement, une étude européenne portée par l’Inserm, publiée le 10 décembre 2025 dans le Lancet Planetary Health, examine les conséquences de l’exposition aux « phénols », omniprésents dans des emballages alimentaires ou des cosmétiques. L’un d’eux, le bisphénol A est même interdit en France dans l’alimentation. L’étude Inserm, en collaboration avec le CNRS, l’Université Grenoble Alpes, le CHU Grenoble Alpes, et le Barcelona Institute for Global Health souligne les problèmes posés par certains produits de remplacement. Le bisphénol S serait ainsi associé à une plus grande fréquence de troubles comportementaux chez les garçons dont la mère a été exposée au troisième trimestre de la grossesse. Même constat, incluant cette fois les filles, pour un autre phénol, le méthylparabène, perturbateur endocrinien suspecté.C‘est particulièrement préoccupant, car le bisphénol S est utilisé comme un substitut du bisphénol A. De plus en plus d’études suggèrent des effets néfastes sur la santé, alors que nous sommes de plus en plus exposés à cette substance.
Médicaments : 27,2 milliards d’euros remboursés en ville en 2024, une dynamique tirée par l’hôpital
En 2024, l’Assurance maladie a remboursé 27,2 milliards d’euros de médicaments délivrés en officine, en hausse de 7,2 % sur un an. Cette progression, à volumes quasi stables, est tirée par des traitements de plus en plus coûteux et par la montée en puissance des prescriptions hospitalières. Les médicaments représentent ainsi environ 26 % de l’ensemble des dépenses de soins de ville sur l’année. Cette évolution s’inscrit dans une tendance haussière plus large. En montants bruts, avant application des mécanismes de régulation, les dépenses de médicaments remboursés atteignent 37,9 milliards d’euros en 2024, en progression de 7,6 % par rapport à 2023 et de près de 44 % sur cinq ans. L’écart croissant entre montants bruts et montants nets illustre le rôle central joué par les dispositifs de régulation pour contenir l’impact budgétaire de la hausse des prix faciaux des médicaments innovants.
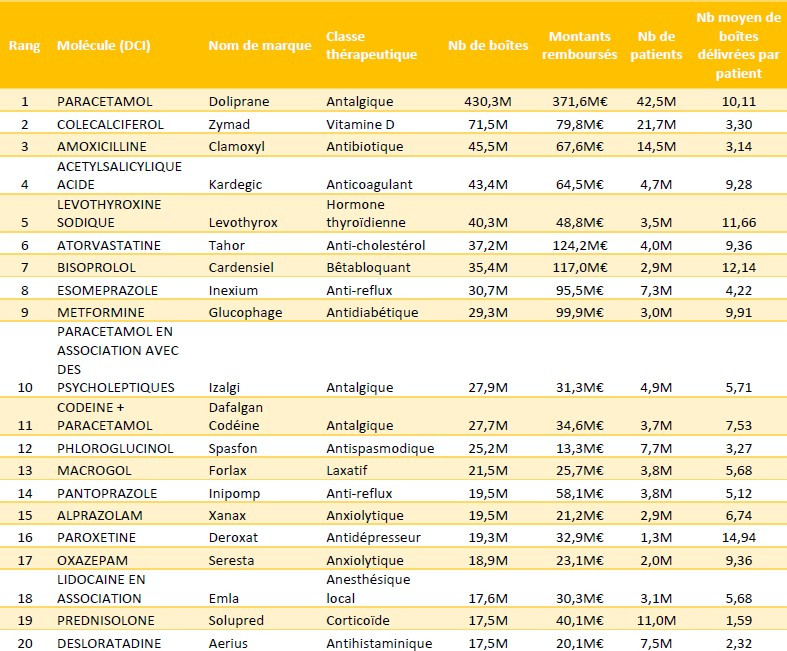
En volume, en revanche, la consommation de médicaments apparaît globalement stable. Entre juillet 2024 et juin 2025, 2,54 milliards de boîtes ont été remboursées sur douze mois, soit une progression limitée à 0,4 % par rapport à la période précédente. Sur cette même période, 61,8 millions d’assurés ont bénéficié du remboursement d’au moins une boîte de médicaments, pour une moyenne de 41 boîtes par assuré. Près de neuf euros sur dix de dépenses de médicaments sont pris en charge par l’assurance obligatoire.
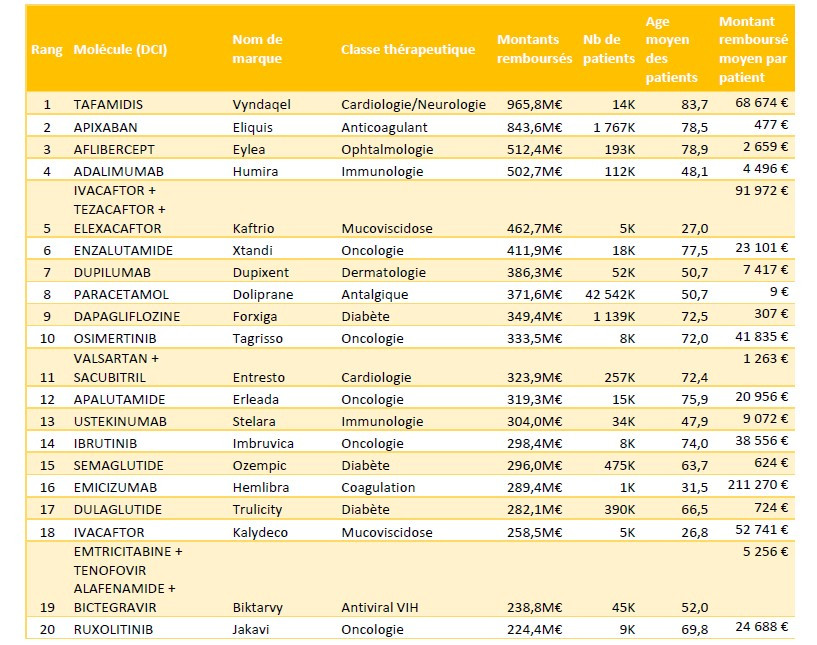
Dans le détail, les 20 médicaments les plus remboursés en ville en montants concentrent à eux seuls 7,97 milliards d’euros, soit près de 30 % des dépenses totales, confirmant une forte concentration des remboursements sur un nombre limité de produits. En tête du classement figure Vyndaqel (tafamidis), indiqué notamment dans l’amylose cardiaque, avec 965,8 millions d’euros remboursés pour environ 14 000 patients. L’âge moyen des patients est de 83,7 ans, pour un coût annuel moyen par patient supérieur à 66 000 euros. Le deuxième médicament le plus remboursé est l’anticoagulant Eliquis (apixaban), avec 843,6 millions d’euros pour 1,7 million de patients, soit un montant moyen de 477 euros par patient. Sa générication attendue en 2026 pourrait modifier sensiblement ce classement.
Deux traitements anticancéreux dépassent largement le milliard d’euros de remboursements. Keytruda totalise ainsi 2,1 milliards d’euros de dépenses sur l’année, et Darzalex 1,05 milliard d’euros. Ces montants témoignent du poids croissant de l’oncologie et des thérapies innovantes dans les dépenses globales de médicaments, même si tous les traitements concernés ne relèvent plus aujourd’hui des dispositifs d’accès précoce.
L’analyse de l’évolution des dépenses entre 2019 et 2024 met en évidence une croissance largement portée par les prescripteurs hospitaliers. Leurs prescriptions affichent une croissance annuelle moyenne brute de plus de 10 %, contribuant à près de 70 % de la hausse des dépenses remboursées. À l’inverse, les prescriptions issues de la médecine générale progressent beaucoup plus modérément. Si les médecins généralistes demeurent les premiers prescripteurs en volumes, leur part recule progressivement, tandis que les médecins hospitaliers sont devenus, en 2025, les premiers prescripteurs en montants.
Au total cela montre la possibilité et la nécessité de négocier les prix des médicaments, la nécessité de repenser le financement des nouveaux médicaments : financement de l’Assurance maladie à la hauteur des besoins, le 100% Sécu, le pôle public du médicament, une nouvelle politique de régulation et développement de la recherche fondamentale et appliquée.